⽇本の睡眠の現状 世界⼀短い⽇本の睡眠時間
⽇本の睡眠の現状は世界的に⾒ても⾮常に悪い状態にあることがよく知られています。OECD加盟諸国30カ国の調査でも⽇本の睡眠時間は少なく、加盟諸国の平均睡眠時間8時間24分であるのに対し、7時間22分と加盟国の中で最も短いと報告されています1)。適切な睡眠時間は年齢ごと個⼈ごとに異なりますが、概ね、就学・勤労世代の15〜65歳では8時間前後の睡眠時間が理想的とされ2)、⽇本の睡眠時間は個⼈の健康⾯とともに社会的な⽣産性の観点からも⼤きな問題とされています。
世界的に睡眠時間が短い国として知られている⽇本ですが、不眠による⽇常⽣活への影響が懸念されています。令和元年の国⺠健康栄養調査3)では、約7割の⽅が睡眠になんらかの問題を抱えている実態が⽰され、30%超の⽅が「⽇中の眠気」を経験していました。睡眠そのものの状態については、睡眠の維持についての悩みを抱える⽅が多く、睡眠の途中で起きてしまう「中途覚醒」を25%程度の⽅が訴えられている現状が⽰されています。
睡眠についての悩みの訴えは、⼥性がやや多く、男⼥とも20−40歳台の勤労世代の⽅が多くなっています。睡眠確保の妨げとなっている点としては、「仕事」や「家事」などに加えて、若年層では「就寝前のスマホやゲームなど」が指摘されています。このように現代⽇本社会では、睡眠の内容に問題を抱えられていらっしゃる⽅がかなり多いことが⽰されています。
睡眠障害により⽇常⽣活に影響が⽣じる状態が続くと、うつ病などの精神疾患発症、⽣活習慣病の増悪、⼼疾患などの発症ともかかわることが知られています4)。つらい不眠の症状が続く場合には、適切な睡眠医療による治療を受けることが⼤切になってきます。
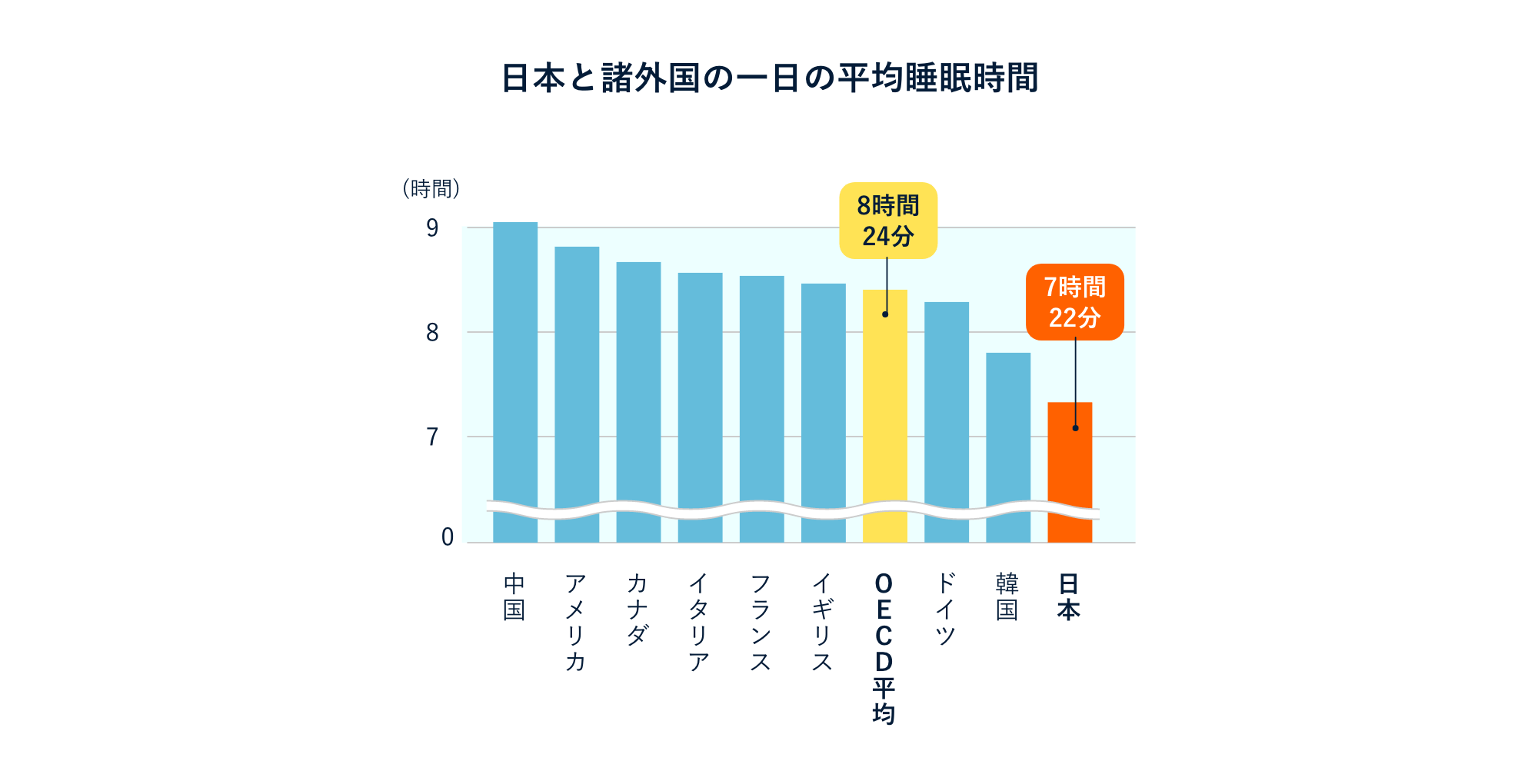
* OECD加盟30カ国の平均
※国によって調査年(2008年~2019年)が異なる。
OECD Gender data 2021, Time use across the world data (https://www.oecd.org/gender/data/OECD_1564_TUSupdatePortal.xlsx).(最終閲覧日:2023年1月17日)より作成。G7 (先進国⾸脳会議)諸国および東アジアの韓国、中国のデータを抜粋。
コロナ禍で睡眠時間は改善も、睡眠の質は悪化
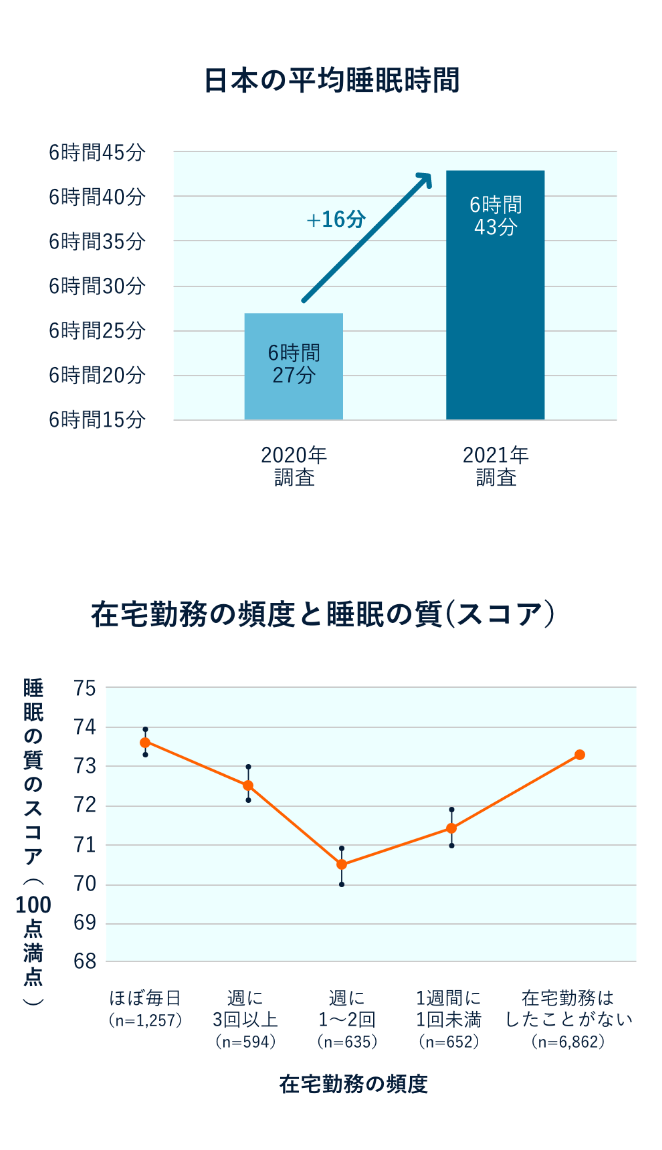
2020年初頭からのコロナウイルス感染症の世界的な流⾏下では、その傾向が少し変化してきています。⽇本のインターネット調査5)では、前年に⽐べて睡眠時間が⼀⽇当たり16分増えていました。⼀⽅で、睡眠の質については「悪くなった」と回答した⽅が15%程度いらっしゃいました。「良くなった」と回答した⽅よりも「悪くなった」と回答した⽅の割合が多く、「睡眠時間がわずかに伸びたものの、睡眠の質は悪化した」という実態が⽰唆されています。
この背景には、特に勤労世代でコロナ禍において働き⽅が変化し、テレワークによる在宅勤務と職場への出勤⽇が混在する⽣活のなかでうまく睡眠のリズムを保てなかったことが⽰唆されています。
調査では在宅勤務が「ほぼ毎⽇」や「まったくない」⽅の睡眠の質が保たれている⼀⽅で、「週1〜2回」程度の在宅勤務をされている⽅の睡眠の質が低下していました。「出社の⽇は早く起きる⼀⽅で、在宅勤務の⽇は前⽇夜遅くまで起きていて、通勤時間が削減できている分、始業ぎりぎりまで寝てしまう」、などのことは多くの⼈が実感されていることかもしれません。睡眠の質の悪化には、コロナ禍の新しい⽣活様式への⼾惑いとともに、感染症に対する不安などのストレスが影響していると考えられています。
いずれにせよ、コロナ禍で睡眠に問題を抱える⽅が増えている可能性があり、⽇中の仕事や学業、または健康で充実した⽣活への影響も懸念される現状が⽰されています。
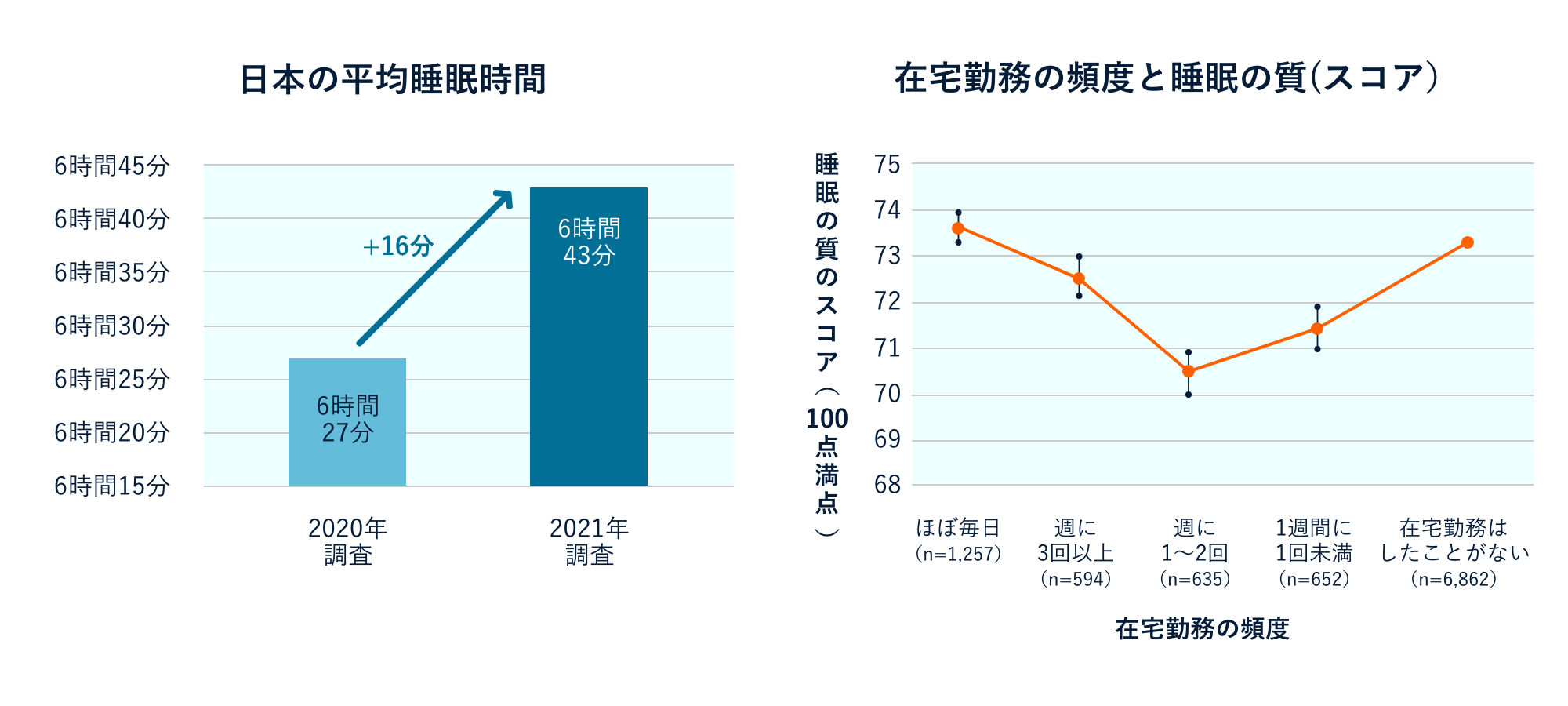
| 目的: |
日本人の睡眠状態の実態を知ること。 |
|---|---|
| 方法: |
2021年1月に全国の男女1万人に対し、Webで睡眠状態のアンケートを実施した。 |
ブレインスリープ・「睡眠偏差値 調査結果発表2021」(https://brainsleep.com/sleep-deviation/research2021/)(最終閲覧日:2024年12月13日)より作成。
不眠のある⽅の悩みに寄り添う 不眠症診療の実際
誰でも「眠れない」ことはよく経験していることと思います。「ちょっとくらい睡眠時間が少なくても⼤丈夫」と思われるかもしれませんが、そうした状態が⻑く続き、⽇中の⽣活に悪影響を与えるようになると⼤きな問題になり、「慢性不眠障害」という病気として治療をする必要がある状態になります。6)
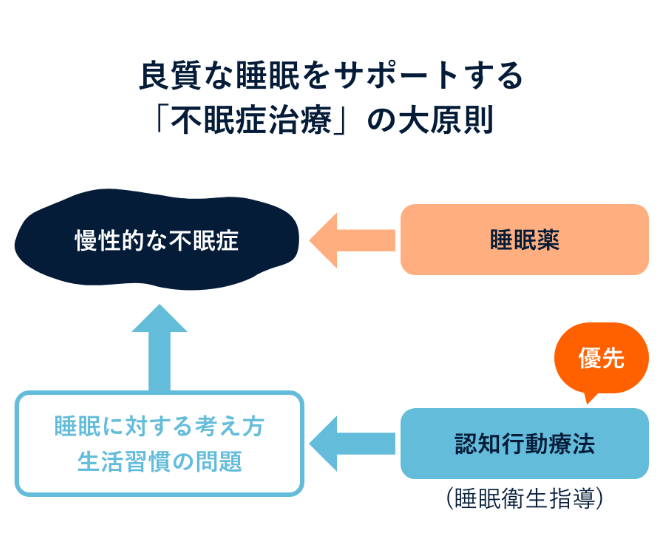
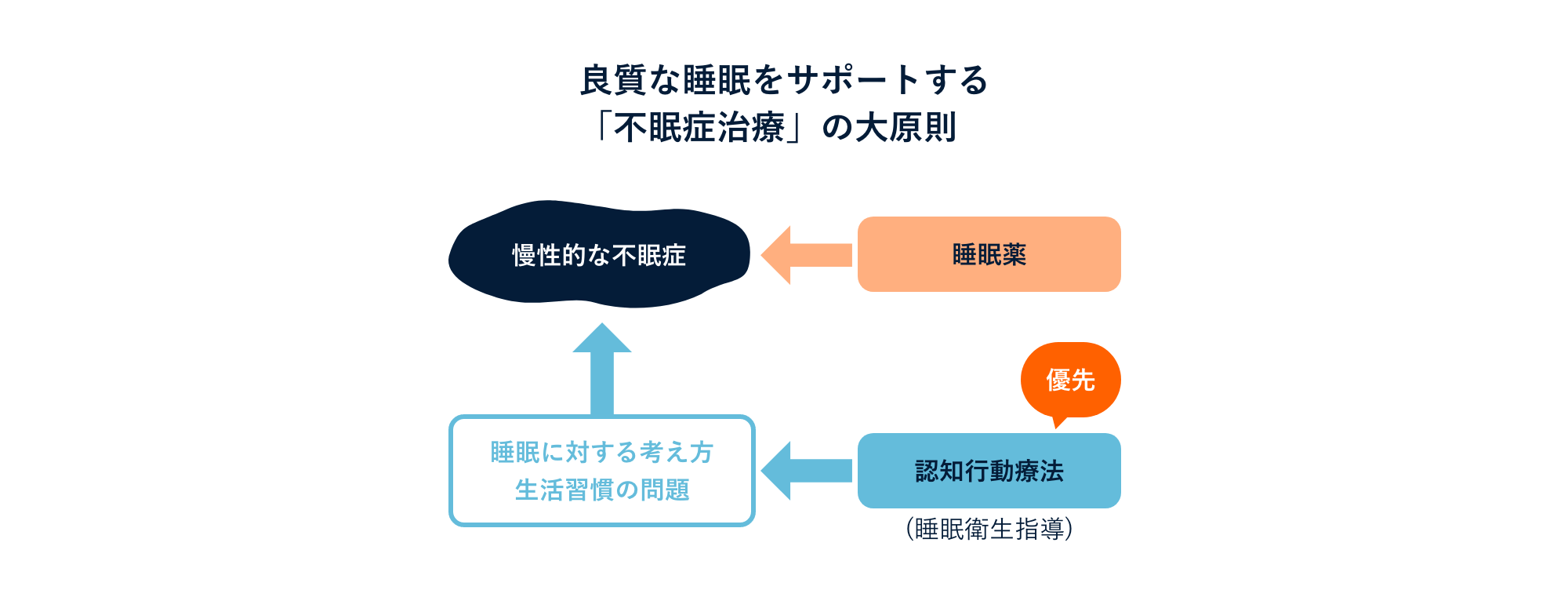
「治療」というと⾝構えてしまうかもしれませんが、不眠の原因を明らかにし、その原因を取り除くサポートをすることが「不眠症治療」の⼤原則です。
まずは睡眠に問題を抱えていらっしゃる⽅の現状をしっかりとお伺いし、その原因がどこにあるのかを医師が⼀緒に探っていきます。その上で、不眠のタイプや良質な睡眠を阻害している⽣活習慣などを⾒直すとともに、必要に応じて睡眠を⼿助けする薬剤も併⽤しながら原因に応じた治療を⾏うことになります。
⽇本では「不眠」の問題を、⾃分で何とか解決しようと考える⽅も多く、なかなか医療機関を受診するというアクションを起こしづらい実態7)もあるように感じています。いわゆる「寝酒」などで改善しようとすることもありますが、こうした対処法はむしろ不眠を悪化させ得ることが分かっています。
不眠のつらい症状が続くようであれば、専⾨的な⾒地から不眠の状態や原因を明らかにし、良質な睡眠を取り戻す睡眠医療に通じた専⾨医療を受診することが問題解決のための⼤きなサポートになります。
太⽥睡眠科学センター所⻑ 千葉伸太郎 先⽣ご提供
医療機関の受診を検討する「不眠のサイン」
そうは⾔っても、ご⾃⾝の睡眠の悩みが病気であるのか、それとも⼀時的な気分や体調の問題なのか、その判断がつきづらい実態もあると考えられます。
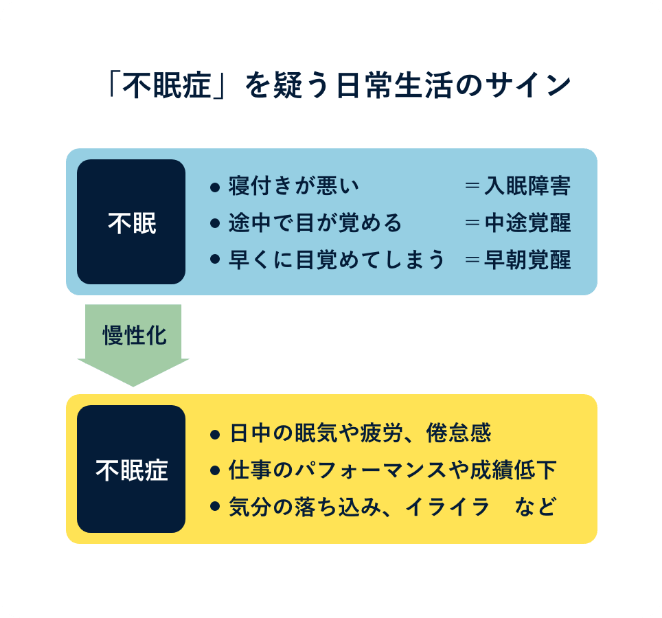
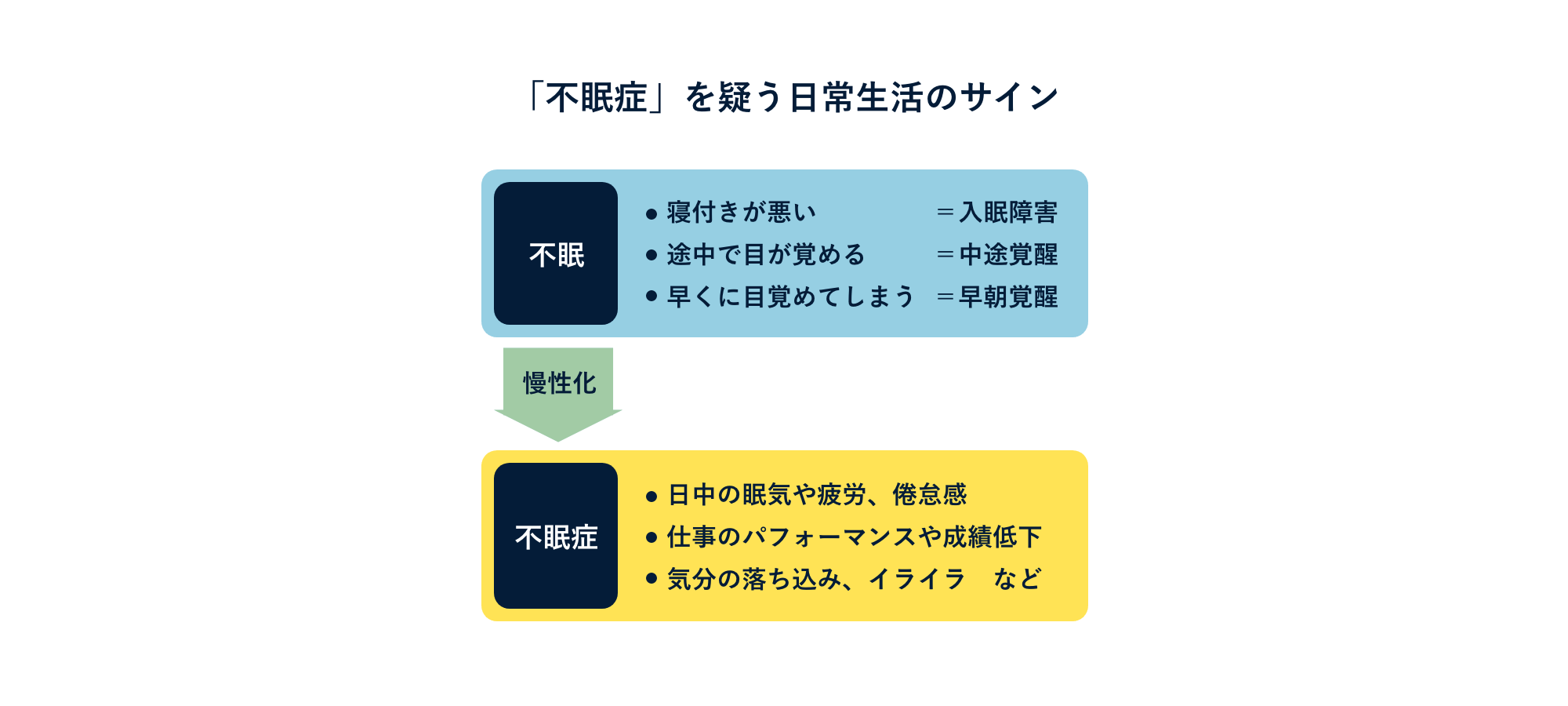
不眠症の可能性を⽰唆するサインには、
- ベッドに⼊ってもなかなか眠ることができない「⼊眠困難」
- 眠っても途中で何度も⽬覚めてしまう「中途覚醒」
- 朝早くに⽬覚めてそのまま眠れない「早朝覚醒」
といった不眠の症状があり、なおかつ
- 昼間に眠気や疲労感や倦怠感があり、集中できない――などの症状があって、仕事のパフォーマンスが低下したり、学校の成績が落ちてしまったり、作業中のミスや事故が増えている
- ずっと気分が落ち込んでしまったままである、イライラが続く――などの症状があり、⽇中のQOLを含めたパフォーマンスが落ちている
などがあることが、不眠症の診断基準8)となっています。
こうした不調を感じて⽇中の⽣活への影響が続いているようであれば、不眠症診療を⾏う医療機関への相談も含めた不眠の原因の改善に向けたアクションを起こす⼀つの⽬安になります。
太⽥睡眠科学センター所⻑ 千葉伸太郎 先⽣ご提供
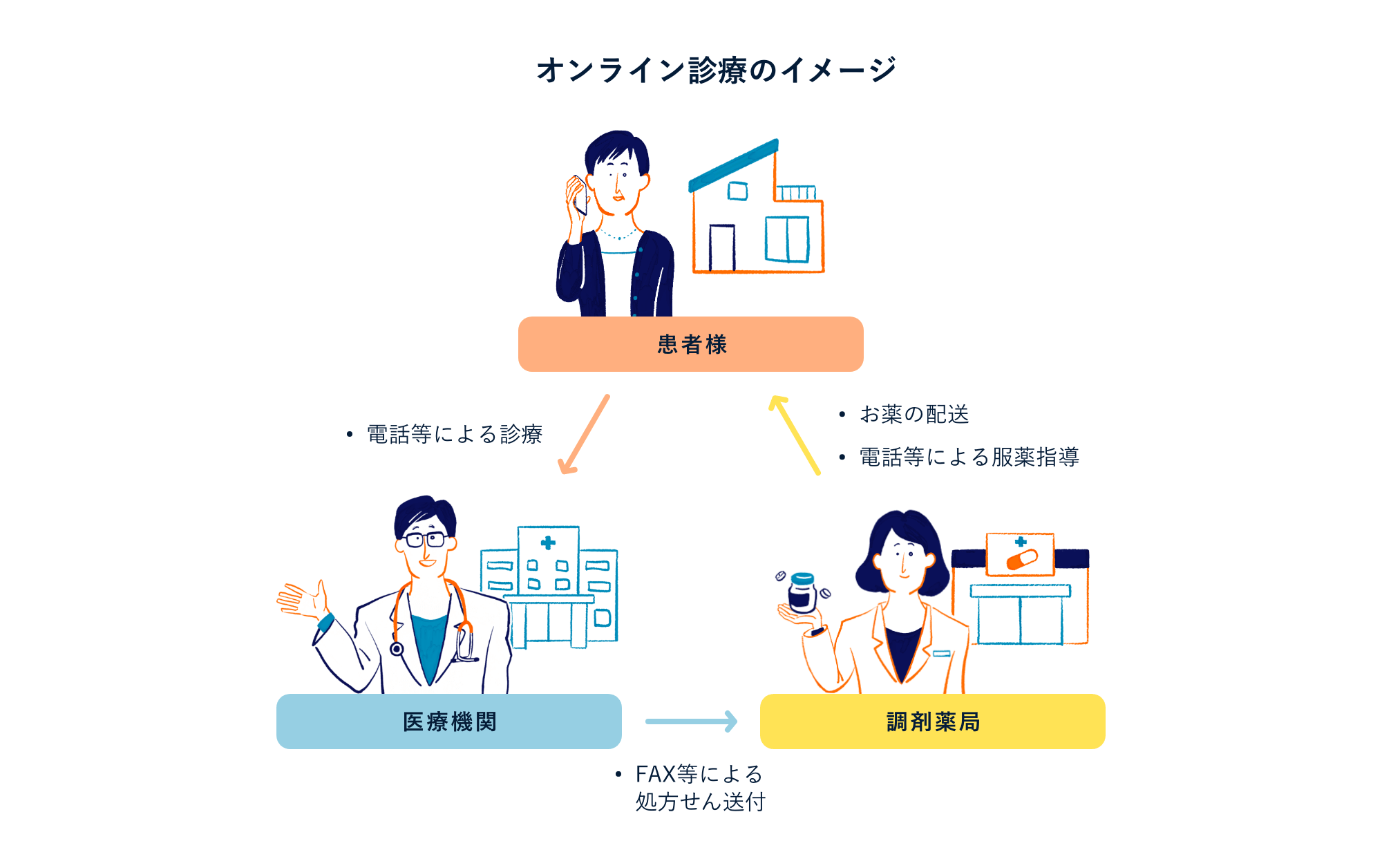
不眠症診療のオンライン診療も可能に
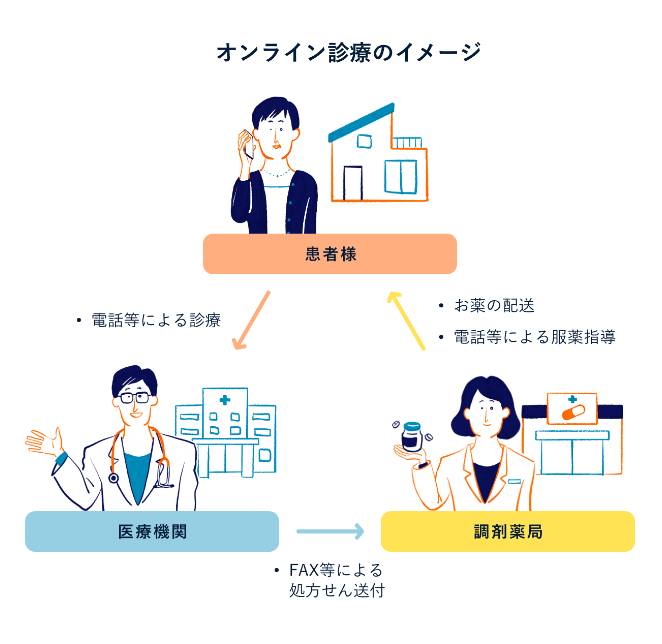
2020年4⽉からはコロナ禍で対⾯受診が難しい現状を踏まえ、期間を限定した特例的な措置として、初診からのオンライン診療が可能になりました。この中には当然、不眠症の診療も含まれています。
お仕事やご家庭の事情、またはお住まいの地域の移動⼿段の問題などさまざまな事情で、これまでに医療機関を受診できていなかった⽅でも、オンラインによる不眠に関する相談を⼊⼝に、適切な診断を受け、必要に応じて治療を受けられる体制が整ってきています。
睡眠の問題を抱えて⽇々をなんとかやりくりされている⽅の中にも、本当は治療が必要な⽅もいらっしゃいます。まずはそのつらい症状の相談からで良いので、オンライン診療を含めて医療機関を受診していただければと思います。
不眠症のオンライン診療でできること
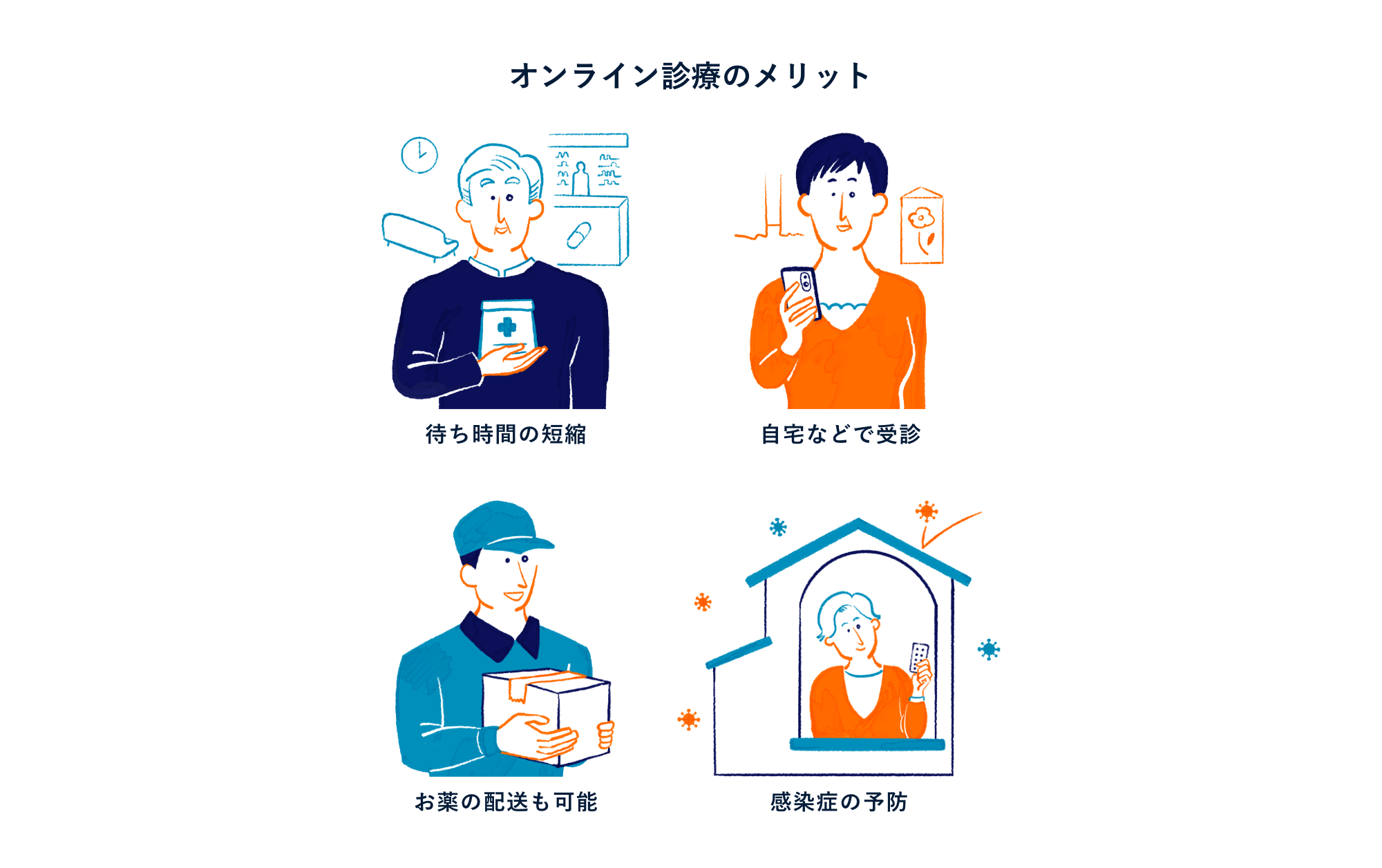
オンライン診療を含めた遠隔医療は、場所や時間を問わず、通院の費⽤や移動にかかる時間を削減し、質の⾼い医療を提供できる点が⼤きなメリットです。患者さんにとっては、⾃宅や職場など、どこからでも医療機関を受診しやすく、受診時間も予約できるため、働きながら仕事の合間に時間をとって受診することも可能です。
また、このコロナ禍では感染症予防の観点から医療機関での受診を敬遠する⽅も多くいると考えられます。そうした⽅にとってもご⾃宅などで感染リスクを抑えて受診できるオンライン診療は⼀つの選択肢になり得ると考えています。
不眠症の診療は、その原因を明らかにするための検査などが必要な場合もあり、すべてをオンライン診療に置き換えることができるわけではないことも事実です。そのため、患者さんごとの状態を踏まえ、必要に応じて対⾯診療と組み合わせて実施する⽅向が適切と考えています。
また、適切な医療の提供という観点でも⾒逃せない点があると考えています。
睡眠医療などの専⾨医療を提供できる医療機関は、残念ながら全国でも限られている実態があります。特に不眠症は、⽣活習慣病や呼吸器系疾患、使⽤している薬剤など多様な要因が関与することが知られています。そのため各診療科の医師が治療に携わることが必要なケースがあります。
これまでは受診するために複数科の予約をとって何度も医療機関を訪ね、専⾨医療を受診するため⾞や電⾞、さらには⾶⾏機などを活⽤して医療機関に通院される⽅がいましたが、オンライン診療基盤の整備により、地域のかかりつけ医と遠隔地の専⾨医が連携して診療できるようになってきています。
当院でのオンライン診療の実施例
当院では、睡眠時無呼吸症候群などの呼吸器の疾患との関連が強い睡眠医療を中⼼に提供していますが、オンラインで精神神経科など、さまざまな診療科と連携して治療を⾏える体制を構築しています。オンライン診療は受診のしやすさという利便性とともに、医療機関連携による質の⾼い医療の提供という観点でもその成果が出てきていると思います9)10)。
⼀例を挙げれば、⼭形県の患者さんを主治医の先⽣と、同県の専⾨医、神奈川県川崎市の当院、また⾸都圏の専⾨医の4者が連携して、オンライン診療を軸に治療を進めているケースがあります。患者さんは、ご⾃⾝のお住まいの地域で診療を続けられていることを喜んでいらっしゃいました。
これは極めて稀な例ですが、今後はオンライン診療を含めた連携により、患者さんに必要な質の⾼い医療を提供できる基盤がさらに整ってくるかもしれません。
私としてもオンライン診療の可能性に期待をもって取り組んでいるところです。

写真はインタビュー時に医師許諾の下撮影。オンライン診療の様子の写真については医師提供
- 1)OECD Time use across the world data
https://www.oecd.org/gender/data/OECD_1564_TUSupdatePortal.xlsx (最終閲覧日:2024年10月28日) - 2)Hirshkowitz M, et al. Sleep Health. 2015; 1(1): 40-43.
- 3)厚⽣労働省・令和元年「国⺠健康・栄養調査」結果の概要
https://www.mhlw.go.jp/stf/newpage_14156.html (最終閲覧日:2024年10月28日) - 4)三島和夫編. 睡眠薬の適正使⽤・休薬ガイドライン. じほう, 東京. P13-P15.
- 5)ブレインスリープ. 「睡眠偏差値 調査結果発表2021」
https://brain-sleep.com/pages/research2021 (最終閲覧日:2024年10月29日) - 6)厚⽣労働科学研究班・⽇本睡眠学会ワーキンググループ作成「睡眠薬の適正な使⽤と休薬のための診療ガイドライン」; 7-11.
http://www.jssr.jp/data/pdf/suiminyaku-guideline.pdf (最終閲覧日:2024年10月28日) - 7)三島和夫編. 睡眠薬の適正使⽤・休薬ガイドライン. じほう, 東京. P70-P72.
- 8)厚⽣労働科学研究班・⽇本睡眠学会ワーキンググループ作成「睡眠薬の適正な使⽤と休薬のための診療ガイドライン」; 4.
http://www.jssr.jp/data/pdf/suiminyaku-guideline.pdf (最終閲覧日:2024年10月28日) - 9)林⽥健⼀, 千葉伸太郎. 睡眠医療.ライフ・サイエンス. 2018; 12: 183-190.
- 10)千葉伸太郎. 睡眠医療.ライフ・サイエンス. 2020; 14: 347-353.
1)、2)は海外データです。